Figura 1
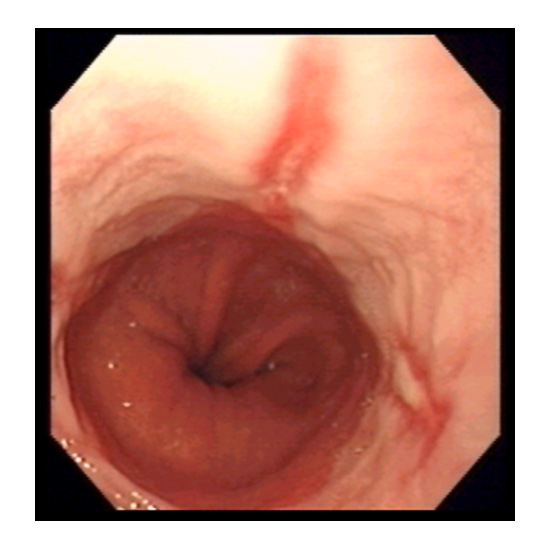
Hernia hiatal con esofagitis erosiva.
Coordinador: Dr. Juan Miguel Abdo Francis
Enfermedad por reflujo gastroesofágico
Dr. Juan Miguel Abdo Francis
El reflujo gastroesofágico es el retorno de contenido gástrico a través del esófago. La enfermedad por reflujo gastroesofágico (ERGE) se define como el reflujo que produce síntomas o que da como resultado daño a la mucosa esofágica u órganos contiguos del tracto aerodigestivo.
La ERGE afecta profundamente a la sociedad en términos de prevalencia de la enfermedad, costos económicos, afección psicológica y calidad de vida. Por ejemplo, en Estados Unidos (EU), el tratamiento por ERGE cuesta más de 10 billones de dólares anuales. Por esto la presencia de ERGE actualmente se está definiendo con base en la sintomatología que produce y al impacto en la calidad de vida de los pacientes, y puede resultar en daño leve a grave de la mucosa esofágica. El adenocarcinoma esofágico, que se está presentando con mucha más frecuencia en países occidentales, es principalmente causado por ERGE.
La enfermedad por reflujo gastroesofágico (ERGE) es uno de los padecimientos más frecuentes de la práctica gastroenterológica. La ERGE afecta por igual a pacientes de ambos sexos aunque las complicaciones se observan con mayor frecuencia en el sexo masculino. Puede presentarse en cualquier etapa de la vida con incremento de su incidencia a partir de los 50 años. Un grupo importante lo constituye el de los recién nacidos en los cuales es frecuente encontrar reflujo fisiológico secundario a inmadurez del esfínter esofágico inferior. En ellos es conveniente recordar que una adecuada técnica de alimentación sin excesos, provocar en forma adecuada la expulsión del aire gástrico y acostar al bebé en decúbito lateral o ventral es en la mayoría de las veces suficiente para el manejo. La madurez del esfínter se obtiene entre 6 y 18 meses después del nacimiento por lo que en muchos de los casos no se justifica el uso de procinéticos de primera intención. En Estados Unidos se estima que del 4 al 9% de su población padece pirosis diaria y el 20% ingiere antiácidos dos o más veces por semana con un alto impacto económico. El grupo PROGERD europeo estima que el gasto por paciente con ERGE es de 414 euros en promedio. Hasta el 40% de la población afectada puede presentar enfermedad erosiva. En una revisión llevada a cabo por nuestro grupo en pacientes con ERGE atendidos en el Hospital General de México, el 32% presentaron la forma erosiva. La ERGE representa el 35% de las consultas de especialidad del Servicio de Gastroenterología del Hospital General de México y más de la mitad de las indicaciones de solicitud de estudio endoscópico. Aproximadamente el 60% de la población presenta enfermedad por reflujo con endoscopia negativa (EREN) que puede clasificarse en dos grupos: enfermedad por reflujo no erosiva (ERNE) y pirosis funcional. Los estudios llevados a cabo en México establecen prevalencia del 20% en población abierta.
Esta enfermedad puede presentarse en tres variedades clínicas diferentes, la enfermedad erosiva, la enfermedad no erosiva y el esófago de Barrett. Los pacientes con ERGE que se presentan con una mucosa esofágica normal en la endoscopia pertenecen a la variedad no erosiva (ERNE), equivalen a la mayoría (50 al 70%) y representan a un grupo heterogéneo de pacientes, con base en los resultados de la pH-metría y del índice de síntomas. Es más, el 50% de estos pacientes cuentan con valores fisiológicos de tiempo de exposición al ácido en el monitoreo de pH esofágico de 24 horas.1
El reflujo gastroesofágico es resultado de muchos factores que llevan a la presencia de síntomas o daño de la mucosa del esófago o la vía aérea por reflujo de material corrosivo desde el estómago. Éstos incluyen un esfínter débil o defectuoso, relajaciones transitorias del esfínter esofágico inferior (RTEEI), hernia hiatal, limpieza pobre de ácido del esófago, disminución de la cantidad de saliva, producción ácida aumentada, vaciamiento gástrico retardado y apnea obstructiva del sueño. La contribución de estos factores varía de paciente a paciente. Asimismo se ha demostrado por microscopia electrónica la presencia de dilatación de los espacios intercelulares en pacientes con ERGE.
Los mecanismos primarios del reflujo incluyen pérdida transitoria o permanente de la presión del esfínter esofágico inferior, trastornos en la motilidad esofágica, deficiente vaciamiento gástrico y deterioro de la citoprotección de la mucosa esofágica.
Se consideran factores agresores la cantidad, número de episodios y pH del material refluido así como el tiempo de estancia en el esófago. Los mecanismos de depuración esofágica deficientes ya sea por trastorno de la motilidad gastroesofágica o problemas en el vaciamiento por obstrucción mecánica en estómago o duodeno constituyen también factores agresores.
Los factores de defensa están dados por la presencia del esófago intraabdominal o esófago “sumergido” el cual tiene una longitud promedio de 2 cm lo que contribuye a la competencia del esfínter esofágico inferior (EEI). La integridad anatómica de la región, una resistencia intrínseca adecuada de la mucosa condicionada por la nutrición y la vascularidad, y finalmente la depuración esofágica efectiva proporcionan los factores de la defensa.2
Los síntomas clásicos de ERGE son pirosis y regurgitación, son comunes en la población general y suelen ser fácilmente reconocidos. Sin embargo, la ERGE puede ser manifestada como múltiples síntomas esofágicos y extraesofágicos que incluyen disfonía, tos, asma, afectación del esmalte de los dientes y dolor torácico no cardiaco, entre otros.
Se han diseñado diversas pruebas para la evaluación diagnóstica de la ERGE según la presentación o problema clínico de cada paciente. El cuestionario diseñado por Carlsson-Dent (CCD) evalúa mediante siete sencillas preguntas de opción múltiple, los síntomas y sus asociaciones, asignando una puntuación para cada respuesta con una puntuación total de –7 a +18. Una puntuación de 4 tiene sensibilidad diagnóstica de ERGE mayor de 90%. Existe elevada correlación entre la puntuación del cuestionario y la exposición esofágica al ácido. En un estudio mexicano el CCD tuvo una sensibilidad del 89% al compararse con pH-metría y del 95% al compararse con los hallazgos endoscópicos.
La endoscopia evalúa la presencia y grado de esofagitis erosiva y esófago de Barrett. Esta prueba es diagnóstica de ERGE cuando se detectan erosiones esofágicas. Este hallazgo endoscópico tiene especificidad del 90 al 95%; sin embargo, dado que la forma erosiva incluye sólo del 30 al 40% de los casos de ERGE, una endoscopia negativa no excluye el diagnóstico (Figura 1).
Figura 1

Hernia hiatal con esofagitis erosiva.
Las indicaciones absolutas de endoscopia incluyen: pacientes con síntomas de alarma (pérdida de peso, disfagia, hemorragia, odinofagia, anorexia, anemia e inicio tardío de los síntomas); evaluación de las secuelas de la ERGE, pacientes sin respuesta a tratamiento médico, y escrutinio y vigilancia del esófago de Barrett.
La gammagrafía esofágica tiene una sensibilidad entre el 14 y el 86% y especificidad del 76%. La prueba de Bernstein tiene una sensibilidad del 42 al 84% y especificidad del 50 al 86%. La interpretación de esta prueba depende en gran medida de la respuesta subjetiva del paciente para manifestar dolor o malestar, hecho que explica la gran variabilidad en la utilidad diagnóstica de esta prueba en diversos estudios.
La prueba terapéutica con inhibidor de la bomba de protones (IBP) consiste en la administración empírica de un IBP a doble dosis (omeprazol 20 mg bid, lansoprazol 30 mg bid, rabeprazol 20 mg bid, pantoprazol 40 mg bid, esomeprazol 40 mg bid) durante una a dos semanas y la evaluación de los síntomas de ERGE al final del tratamiento. Una mejoría mayor del 50% de los síntomas establece el diagnóstico de ERGE. La sensibilidad y especificidad informada para esta prueba es del 68 al 85% y del 24 al 73%, respectivamente.
Las ventajas de esta prueba incluyen su facilidad de aplicación, tolerabilidad, aceptación por parte del paciente y su costo-efectividad al compararse con otras pruebas diagnósticas. Las desventajas potenciales según algunos autores incluyen el uso inapropiado de medicamentos por tiempo prolongado, la probabilidad de recurrencia de síntomas y la posible pérdida del seguimiento.
La prueba terapéutica con IBP actualmente se recomienda en pacientes con síntomas típicos de ERGE (pirosis), jóvenes (< 45 años) con síntomas de corta evolución, sin síntomas de alarma, que hayan tomado algún medicamento antisecretor o un IBP de manera intermitente con mejoría parcial de sus síntomas, o en todas estas situaciones.
El bilitec es un sistema de monitoreo ambulatorio que puede detectar reflujo duodenogastroesofágico mediante la utilización de las propiedades ópticas de la bilirrubina. La detección de sustancias con longitud de onda de 450 nm en el esófago sugiere la presencia de bilirrubina. Se ha demostrado buena correlación entre el contenido de bilirrubina y la concentración de enzimas pancreáticas en líquido esofagogástrico aspirado.
La determinación ambulatoria del pH intraesofágico es el mejor método disponible en la práctica diaria actual para el estudio de enfermos con pirosis y regurgitaciones ácidas sin lesiones en la endoscopia, así como en el manejo de pacientes con síntomas típicos y atípicos de la ERGE refractarios a tratamiento.
La impedancia eléctrica intraluminal (IEI) es una nueva técnica descrita en 1991 por Silny. La impedancia se refiere a la resistencia al flujo de corriente alterna entre dos electrodos de metal. Cuando estos electrodos se incorporan a un catéter que puede introducirse al esófago, se pueden tener varias unidades de impedancia a lo largo del esófago. La IEI informa acerca del tránsito del bolo alimentario en el esófago, detecta el reflujo gastroesofágico y las características físicas del reflujo. Esta técnica puede combinarse con mediciones de manometría y pH-metría, aportando de esta manera información acerca de la presencia, características físicas, extensión proximal, distribución y vaciamiento de material de reflujo en el esófago, integrando estos datos con información acerca de la función motora del esófago.
Las complicaciones incluyen: esófago de Barrett, úlcera esofágica, estenosis esofágica, hemorragia y perforación.
Es el cambio del epitelio esofágico por epitelio cilíndrico especializado de tipo intestinal secundario a reflujo crónico. Las técnicas de cromoendoscopia favorecen su observación. Debe ser sometido a vigilancia endoscópica para detectar displasia ya que se considera una entidad preneoplásica. Su prevalencia se estima en 10% de los pacientes con reflujo crónico. Hasta el 10% de los pacientes con Barrett pueden evolucionar a displasia de alto grado y adenocarcinoma. Las guías de vigilancia endoscópica actuales establecen endoscopia de control cada 3 años en ausencia de displasia; tratamiento vigoroso con doble dosis de inhibidores de bomba de ácido y nueva biopsia o citometría de flujo a las 8 a 12 semanas en pacientes con displasia de bajo grado; tratamiento vigoroso con nueva endoscopia y biopsias las cuales deben ser revisadas por un segundo patólogo experto en pacientes con displasia de alto grado. Si ésta se confirma el paciente debe ser sometido a cirugía de resección esofágica dada la alta asociación con carcinoma in situ (47% promedio). Si se decide la cirugía ésta debe ser realizada por un cirujano experto. Cuando las condiciones clínicas no permitan operar, el paciente debe ser sometido a vigilancia estrecha previo tratamiento vigoroso de supresión de ácido con doble dosis de inhibidores de la bomba de ácido.
Informes recientes en la literatura orientan a considerar el esófago de Barrett como una entidad independiente dentro del espectro clínico de la ERGE considerando tres grupos de patología secundaria a ERGE:
Aunque esto aún no es aceptado en la generalidad y se sigue aceptando al Barrett como una complicación crónica de la esofagitis por reflujo, puede ser un paso importante para el abordaje fisiopatológico específico de la ERGE que nos lleve a tratamientos específicos que nos ayuden a tratar mejor a nuestros pacientes.
Se clasifica como Grado IV en la clasificación de Savary modificada. Es poco frecuente y debe ser tratada como úlcera péptica con inhibidores de la bomba de ácido con una duración de 8 a 12 semanas.
La obliteración de la luz esofágica secundaria a reflujo crónico ocasiona disfagia evolutiva. Su prevalencia se encuentra entre el 4 y el 20% de los pacientes con ERGE (promedio 10%). El calibre necesario para lograr la deglución de líquidos sin dificultad es de 11 mm (33 French). Sin embargo, se requiere recuperar 15 mm (45 French) para deglutir sólidos sin sensación de disfagia. De acuerdo al tipo de estenosis presente se decide el programa de rehabilitación esofágica a emplear. En las estenosis central y única (tipo I de la clasificación de Bernal), el paso a ciegas de dilatadores mercuriales permite recuperar el calibre de la luz del esófago. En estenosis tipo II de Bernal caracterizada por ser excéntrica con presencia de pseudodivertículos, se requiere el paso de una guía de alambre para disminuir el riesgo de perforación al utilizar los dilatadores de Savary Guilliard.
La hemorragia asociada a esofagitis se observa en menos del 5% de los pacientes con ERGE y representa del 5 al 25% de las causas de hemorragia digestiva alta en diversas series. En una encuesta realizada por la Asociación Mexicana de Endoscopia Gastrointestinal en 1995 en pacientes con hemorragia gastrointestinal alta atendidos en 10 hospitales de concentración de la Ciudad de México, se encontró a la esofagitis como séptima causa global de hemorragia. Menos frecuente aún es la perforación esofágica en pacientes con ERGE no relacionada a instrumentación esofágica (menor del 1%).3
El tratamiento de la enfermedad por reflujo tiene como objetivos aliviar los síntomas y resolver las complicaciones presentes. Diversas medidas higiénico dietéticas han sido empleadas las cuales incluyen bajar de peso, elevar la cabecera de la cama, evitar alimentos irritantes y secretagogos, no usar ropa apretada en la cintura, evitar ejercicios abdominales, refrescos y sustancias con gas así como disminuir el volumen de ingesta de alimentos.
Es importante considerar que no existe correlación clinicoendoscópica entre el alivio de los síntomas lo cual sucede en forma relativamente rápida y la curación de la esofagitis erosiva que requiere de 8 semanas promedio dependiendo del grado endoscópico, por lo que es necesario convencer al paciente de la necesidad de cumplir con el tratamiento.
Los antiácidos se emplean como sintomáticos siendo preferibles en su forma líquida, no absorbibles, tomados una hora después de la ingesta de alimentos.
El uso de procinéticos se restringe a un grupo de pacientes no mayor al 30% en los cuales se documenta por clínica o manometría la existencia de dismotilidad. En la actualidad existen nuevos agentes como la cinitaprida, itoprida y cleboprida que han desplazado a los tradicionales agentes farmacológicos empleados con este fin (metoclopramida, domperidona y cisaprida).
Omeprazol, como otros inhibidores de la bomba de protones (IBP), es un bencimidazol sustituido que existe como una mezcla racémica de los isómeros R y S. Se encuentra disponible en presentación IR (liberación inmediata con cubierta de bicarbonato de sodio) o DR (liberación retardada). Esomeprazol es un isómero S de omeprazol y es el primer IBP desarrollado como un solo isómero para el tratamiento de enfermedades relacionadas al ácido. En común con el omeprazol, esomeprazol demuestra inhibición altamente efectiva de la secreción ácida gástrica. Sin embargo, esomeprazol difiere de omeprazol en exposición menor del metabolismo hepático de primer paso y aclaramiento menor plasmático. La biodisponibilidad sistémica aumentada de esomeprazol ofrece una eficacia clínica mejorada y un manejo más efectivo de enfermedades relacionadas al ácido. Otros IBP que pueden utilizarse incluyen al pantoprazol, lanzoprazol, rabeprazol y recientemente dexlanzoprazol cuyo sistema de liberación dual controlada permite usarlo una sola vez al día aun en pacientes con manifestaciones extraesofágicas.
Se ha observado un porcentaje de curación mayor cuando se comparan ARH2 con un IBP. Sontag et al., compararon la curación de esofagitis erosiva en 43 pacientes con placebo, 83 pacientes con omeprazol 20 mg/día y 87 pacientes con omeprazol 40 mg/día. Los porcentajes de curación a las 4 semanas fueron del 7, 39 y 45%, respectivamente. A 8 semanas los porcentajes fueron del 14, 74 y 75%, respectivamente. Estudios clínicos grandes han reclutado pacientes que alcanzan el poder estadístico para demostrar diferencias significativas de curación después de 4 y 8 semanas asociadas con diferentes dosis y tipos de IBP. Por ejemplo, en un estudio hecho por Karhilas et al., se comparó la eficacia de omeprazol 20 mg/día en 650 pacientes, esomeprazol 20 mg/día en 656 pacientes y esomeprazol 40 mg/día en 654 pacientes. Los porcentajes de curación correspondientes a 4 semanas fueron 65, 71 y 76%, respectivamente. A 8 semanas fueron del 87, 90 y 94%, respectivamente. Se observaron diferencias estadísticamente significativas en porcentajes de curación (comparado con omeprazol 20 mg/día) cuando se utilizó esomeprazol 20 mg/día después de 8 semanas y esomeprazol 40 mg/día después de 4 y 8 semanas.
Algunas consideraciones más antes de indicar el uso de los IBP: a pesar de informes recientes de su uso en forma sintomática en pacientes con ERGE en EU, consideramos que a dosis plena no son sintomáticos dado su costo y que existen otros productos que pueden utilizarse como tal, por lo que deben darse después de un diagnóstico endoscópico en pacientes con síntomas de alarma, como prueba terapéutica en pacientes jóvenes o con reflujo de corta evolución, y en pacientes con datos clínicos que lo justifiquen.
No deben emplearse combinados con bloqueadores H2 excepto en aquellos pacientes con “escape” nocturno de ácido en los cuales la administración de un bloqueador H2 (ranitidina o famotidina) por la noche asociado a la dosis matutina de IBP proporciona resultados satisfactorios en el control de la acidez. Su costo es alto, pero bien indicados justifican su precio al disminuir el tiempo de tratamiento. Inducen hipergastrinemia por lo que pueden dar efecto de “rebote” en la enfermedad esofágica por reflujo por lo cual se deben disminuir en forma gradual. No están indicados en el embarazo. En pediatría se ha aceptado recientemente el empleo de omeprazol. Son de primera elección en el paciente con hemorragia de tubo digestivo alto.
El tratamiento de las manifestaciones atípicas de la ERGE debe realizarse con doble dosis de inhibidores de la bomba de ácido y por un tiempo mínimo de tres meses.4
En pacientes cuya respuesta terapéutica no sea adecuada se puede llevar a cabo cambio de medicamento observando que existe una mejor respuesta a rabeprazol y esomeprazol magnésico, determinado esto por variabilidad genética.
En la erradicación de Helicobacter pylori se deben utilizar dosis plenas administradas dos veces al día asociada a dos antibióticos.
El tratamiento quirúrgico de la ERGE se puede realizar por vía abdominal o torácica y ambas pueden abordarse por vía abierta (tradicional) o endoscópica (toracoscópica o laparoscópica) según sea el caso. Existe una gran variedad de procedimientos siendo la funduplicatura de 360°, conocida como operación de Nissen, la que mejores resultados ha provisto, sin embargo, la cirugía tiene tasas de éxito variables dado que sus resultados son altamente dependientes del cirujano.
Entre sus indicaciones más frecuentes se encuentran: falta de respuesta al tratamiento médico, hernia hiatal grande con prolapso, presencia de complicaciones (estenosis, perforaciones y/o hemorragia), complicaciones pulmonares, pacientes con reflujo asociado a otra patología quirúrgica, presión muy disminuida del esfínter esofágico inferior y pacientes jóvenes con altos volúmenes de reflujo.5,6
Recientemente se han desarrollado opciones de tratamiento endoscópico mediante cirugía endoluminal los cuales se encuentran en fase experimental y deben realizarse sólo bajo protocolos estrictos de investigación. Algunos procedimientos han sido abandonados con el tiempo. Los pacientes son altamente seleccionados y los resultados obtenidos a cuatro años son desalentadores debido a que los pacientes regresan en un porcentaje importante a sus valores de pH-metría basales previos al procedimiento y requieren de nuevo ingesta de medicamentos. Los procedimientos más empleados son el procedimiento de Stretta que utiliza energía de radiofrecuencia con el fin de producir daño térmico focal con fibrosis de músculo de EEI, la inyección de sustancias inertes o esclerosantes como el Enteryx que aumentan el grosor de EEI, la colocación de válvulas protésicas artificiales en la unión esofagogástrica y la gastroplastia endoluminal mediante endosuturas o engrapadoras (Endocinch). Es probable que con el tiempo estos procedimientos encuentren su lugar exacto dentro del arsenal terapéutico de la ERGE.7-16
Los factores pronósticos de recurrencia temprana incluyen grado endoscópico inicial de la esofagitis, curación lenta, presencia de reflujo diurno y nocturno, presencia de síntomas al momento de la curación endoscópica, presión del EEI baja pretratamiento y técnica quirúrgica inadecuada.
Los fracasos en el tratamiento de la ERGE se asocian a diagnóstico incorrecto, supresión inadecuada del ácido, problemas de hipersecreción (síndrome de Zollinger-Ellison), retraso en el vaciamiento gástrico, reflujo biliar o técnica quirúrgica inadecuada.