Figura 77
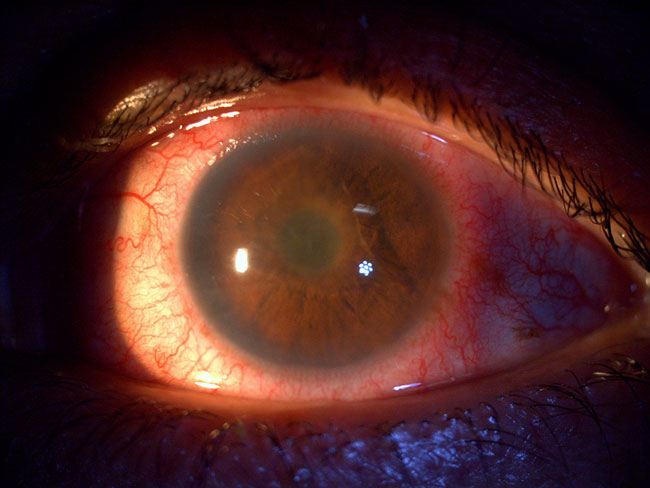
Imagen de uveítis anterior aguda donde es posible observar ojo rojo y fibrina en la cámara anterior. Fuente: archivo fotográfico del Departamento de Enfermedades Inflamatorias Oculares, Hospital de Nuestra Señora de la Luz.
Coordinador: Dr. Jaime Lozano Alcázar
Úvea y Enfermedades Sistémicas
Dra. Stephanie Voorduin Ramos
La úvea constituye la capa media del globo ocular, se caracteriza por ser altamente pigmentada y vascularizada. El grupo de alteraciones de origen inflamatorio a este nivel se conoce como “uveítis”, aunque este término es más amplio como se indica más adelante.
Las uveítis tienen una baja incidencia (20–50/100 000) y prevalencia (100–150/100 000 individuos), se consideran enfermedades raras, sin embargo, presentan gran morbilidad ocular debido a la alta frecuencia de complicaciones que pueden ocurrir, de tal manera que se encuentran entre la 3ª y 5ª causas de baja visión y ceguera en países de altos ingresos.1 Debido a lo anterior, las uveítis son entidades completamente desconocidas para la mayoría de la población, así como escasamente comprendidas por los médicos no oftalmólogos.
Por otro lado, las uveítis en algunos casos son una manifestación extraarticular de varias formas de enfermedades articulares como las espondiloartritis y la artritis idiopática juvenil, y pueden ser la manifestación inicial de diversas enfermedades sistémicas de origen autoinmune e inmunológico, algunas de las cuales pueden poner en riesgo la vida del paciente.2
Las diversas entidades uveíticas pueden presentarse en cualquier grupo de edad, no obstante, la población más afectada es la que se encuentra en etapa económicamente activa (promedio 45 años), lo que hace que cobren mayor relevancia.1 Finalmente, las uveítis pueden afectar de forma importante la calidad de vida de los pacientes debido a la combinación de los efectos en la visión, de las molestias y síntomas oculares, por la enfermedad sistémica asociada y los efectos secundarios de los tratamientos requeridos para su control.
El término “uveítis” se refiere a cualquier inflamación intraocular; la palabra “úvea” proviene del término en latín para uva, debido al gran parecido de esta región anatómica del globo ocular con el color de la uva morada. Cualquier parte de la úvea se puede inflamar y esta inflamación con frecuencia involucra estructuras adyacentes, como la córnea, esclerótica, retina, y otras. Por ello, las uveítis corresponden a una gran cantidad de entidades distintas, algunas de las cuales son de origen infeccioso y otras, la mayoría de éstas, mediadas inmunológicamente. Otras causas de uveítis incluyen las inducidas por medicamentos, secundarias a trauma y los llamados síndromes enmascarados, que son un grupo de alteraciones que se presentan como inflamación intraocular pero que no son de hecho enfermedades inflamatorias de base, los hay malignos y no malignos.2
El abordaje diagnóstico de las uveítis debe incluir un amplio interrogatorio por aparatos y sistemas con una cuidadosa exploración oftalmológica y física general. El encontrar clínicamente leucocitos en humor acuoso o vítreo, define la presencia de uveítis, aunque ninguno de estos dos pertenece estrictamente a la úvea.
Existen diversas formas de clasificar a las uveítis, la más importante es la clasificación anatómica de acuerdo con las partes del ojo afectadas por la enfermedad. Otra forma de clasificación es según la etiología del cuadro inflamatorio.
La clasificación anatómica actualmente más utilizada se basa en aquella propuesta por el Grupo de Estudio para la Estandarización de la Nomenclatura de las Uveítis (SUN Working Group), que las divide en uveítis anterior, intermedia, posterior y panuveítis (Cuadro 6).3
| Cuadro 6. Clasificación anatómica de las uveítis | |||||
| TIPO DE UVEÍTIS | SITIO PRIMARIO DE INFLAMACIÓN | INCLUYE | |||
| Anterior | Cámara anterior | Iritis Iridociclitis Ciclitis anterior |
|||
| Intermedia | Humor vítreo | Pars planitis Ciclitis posterior Hialitis |
|||
| Posterior | Retina y/o coroides | Retinitis Retinocoroiditis Coroiditis Coriorretinitis Neurorretinitis |
|||
| Panuveítis | Todos los anteriores | ||||
| Adaptada del SUN Working Group.3 | |||||
EL SUN Working Group también propuso diferentes descriptores del curso de la uveítis los cuales son útiles para el diagnóstico, diagnóstico diferencial, tratamiento y pronóstico de estas entidades. Éstos incluyen: inicio de la uveítis (súbito o insidioso), duración del cuadro inflamatorio (limitado o persistente, de acuerdo a si dura 3 meses o menos o más de tres meses, respectivamente), y por su curso se subdivide en agudo, crónico y recurrente. El curso agudo es un episodio de inflamación ocular caracterizado por un inicio súbito y duración limitada; el curso crónico es aquella uveítis persistente con una recaída en menos de 3 meses de haber descontinuado el tratamiento, y una uveítis recurrente se define por episodios repetidos de inflamación ocular, separados por periodos sin actividad sin tratamiento por 3 o más meses.3
Según la etiología del cuadro inflamatorio, ésta puede ser infecciosa o no infecciosa que incluye las de origen autoinmune o inmunológico, enmascarado (maligno y no maligno), traumático e inducido por medicamentos. Las formas de uveítis más frecuentes en nuestro medio son las no infecciosas, principalmente las de origen inmunológico.2
La uveítis anterior, que se define como la inflamación del iris y/o cuerpo ciliar anterior, es la más frecuente de todas las formas de uveítis, puede representar hasta el 90% de las uveítis en la comunidad y en centros de referencia oftalmológicos del 38 al 60% de los casos de inflamación intraocular.4
La uveítis anterior aguda (Figura 77) puede presentar síntomas de dolor, ojo rojo y fotofobia, clínicamente en la exploración oftalmológica se pueden observar células inflamatorias en la cámara anterior y flare (proteínas en el humor acuoso), e incluso formación de fibrina así como depósitos retroqueráticos de células inflamatorias, sinequias posteriores y nódulos en el iris. Este tipo de uveítis se asocia con la presencia de HLA-B27 positivo con o sin espondiloartritis asociada, aunque en el 50% de los casos puede ser idiopática.5
Figura 77

Imagen de uveítis anterior aguda donde es posible observar ojo rojo y fibrina en la cámara anterior. Fuente: archivo fotográfico del Departamento de Enfermedades Inflamatorias Oculares, Hospital de Nuestra Señora de la Luz.
La uveítis anterior crónica generalmente es asintomática, no presenta ojo rojo ni dolor y normalmente se diagnostica por la baja visual relacionada con las complicaciones que puede presentar debido a la cronicidad. Los signos que se observan son celulariad en cámara anterior y flare así como depósitos retroqueráticos, sinequias posteriores y catarata (Figura 78). Se asocia con artritis idiopática juvenil aunque también muchos casos son idiopáticos.6
Figura 78
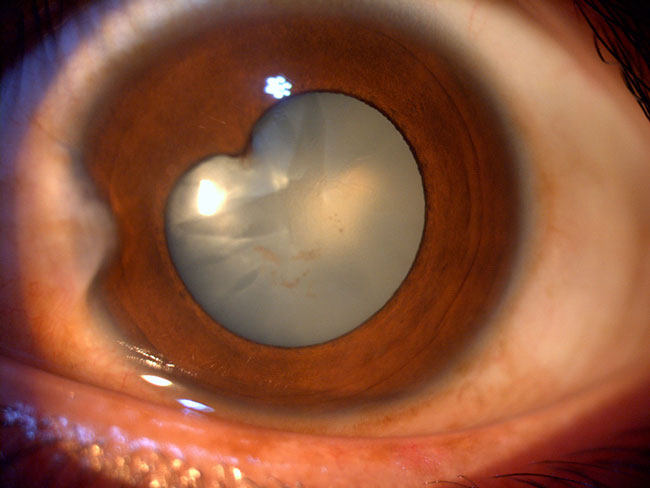
Se observa la presencia de una sinequia posterior en el meridiano de las X así como la presencia de catarata en una uveítis anterior crónica. Fuente: archivo fotográfico del Departamento de Enfermedades Inflamatorias Oculares, Hospital de Nuestra Señora de la Luz.
La uveítis anterior debe tratarse con corticoesteroides tópicos (acetato de prednisolona al 1%) así como midriáticos y ciclopléjicos. En casos donde la inflamación es muy severa, se puede considerar el uso de corticoesteroides perioculares.7
En la llamada uveítis intermedia, el sitio primario de la inflamación es el humor vítreo. Se encuentra entre la 3ª y 4ª causas de uveítis y los síntomas asociados son miodesopsias y baja visual. En la exploración se observan células inflamatorias en el vítreo, turbidez del vítreo (dado por la presencia de células y proteínas en el mismo), formación de cúmulos de células inflamatorias llamados bancos de nieve o copos de nieve (Figura 79). Este tipo de uveítis se asocia con esclerosis múltiple, sarcoidosis (muy rara en nuestro medio) y en la mayoría de los casos es idiopática, sin asociación con enfermedades sistémicas o infecciosas, en cuyo caso recibe el nombre de “pars planitis”.
Figura 79
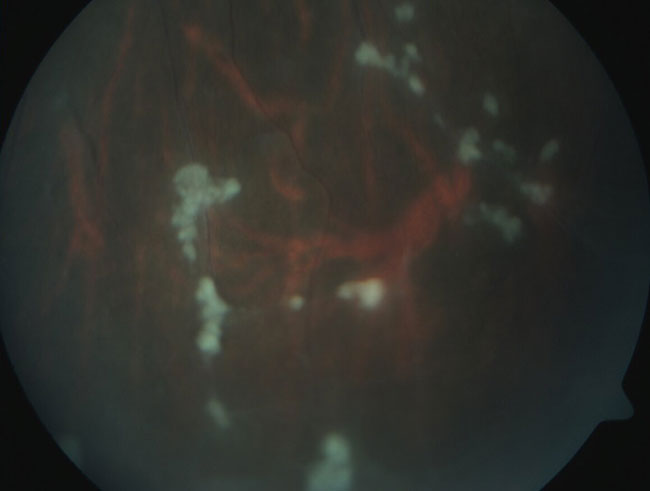
Copos de nieve y vasculitis en retina periférica en un caso de pars planitis. Fuente: archivo fotográfico del Departamento de Enfermedades Inflamatorias Oculares, Hospital de Nuestra Señora de la Luz.
El tratamiento inicial de la uveítis intermedia no infecciosa unilateral es con esteroides perioculares, en casos bilaterales también pueden utilizarse y además considerar el uso de corticoesteroides e inmunosupresores no esteroides sistémicos. En caso de no presentar respuesta a los mismos, puede emplearse terapia biológica o vitrectomía.8
La uveítis posterior es la segunda en frecuencia y ocurre cuando la inflamación se encuentra en la retina y/o coroides. Al igual que la uveítis intermedia, el paciente puede presentar miodesopsias, visión borrosa e incluso escotomas. En la exploración oftalmológica se observan lesiones retinianas, coroideas o ambas. La causa más frecuente de uveítis posterior en nuestro medio es la toxoplasmosis ocular (Figura 80); otras asociaciones pueden ser tuberculosis y sífilis, las causas inmunológicas no son tan frecuentes y también algunos casos son idiopáticos. El tratamiento en estos casos es sistémico, de acuerdo a la etiología con antimicrobianos o con inmunosupresores esteroides y no esteroides.9
Figura 80
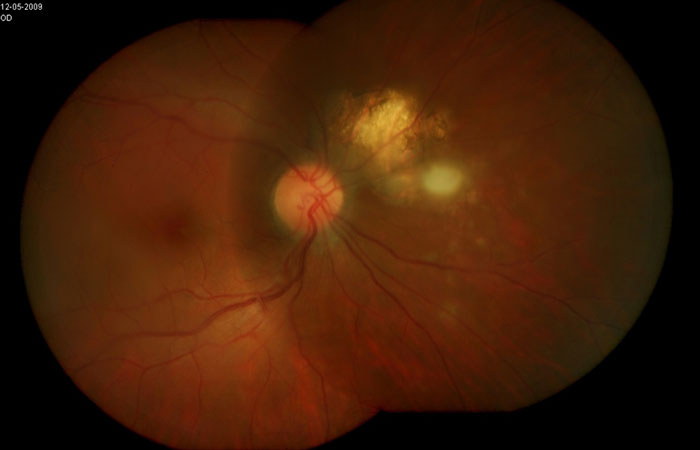
Toxoplasmosis ocular, se observa una cicatriz retinocoroidea con lesión activa blanquecina adyacente. Fuente: archivo fotográfico del Departamento de Enfermedades Inflamatorias Oculares, Hospital de Nuestra Señora de la Luz.
Finalmente, hablamos de panuveítis cuando todos los segmentos oculares presentan inflamación. Este tipo de uveítis puede tener síntomas muy variados y relacionados con la extensión y severidad de la inflamación e incluyen: ojo rojo, fotofobia, miodesopsias, visión borrosa y escotomas. Clínicamente se observa inflamación en todos los segmentos oculares sin que sea posible determinar un sitio primario de afectación. La asociación más frecuente en nuestro medio es con la enfermedad de Vogt-Koyanagi-Harada (Figuras 81 y 82) y en otras poblaciones se ha asociado con enfermedad de Behcet y sarcoidosis. El tratamiento es generalmente sistémico.10
Figura 81
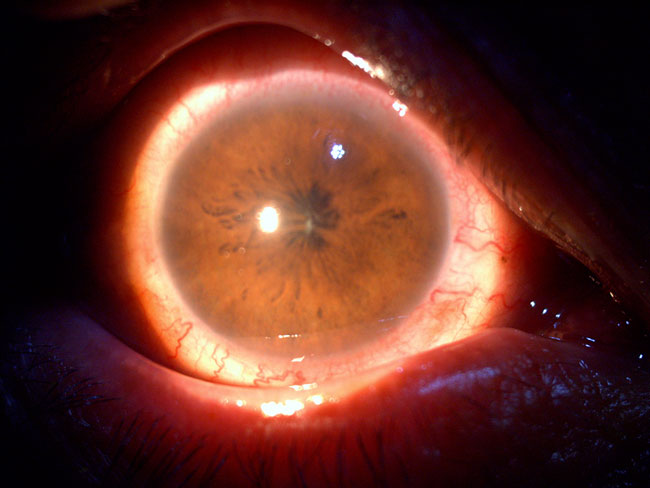
Imagen del segmento anterior de una enfermedad de Vogt-Koyanagi-Harada. Fuente: archivo fotográfico del Departamento de Enfermedades Inflamatorias Oculares, Hospital de Nuestra Señora de la Luz.
Figura 82
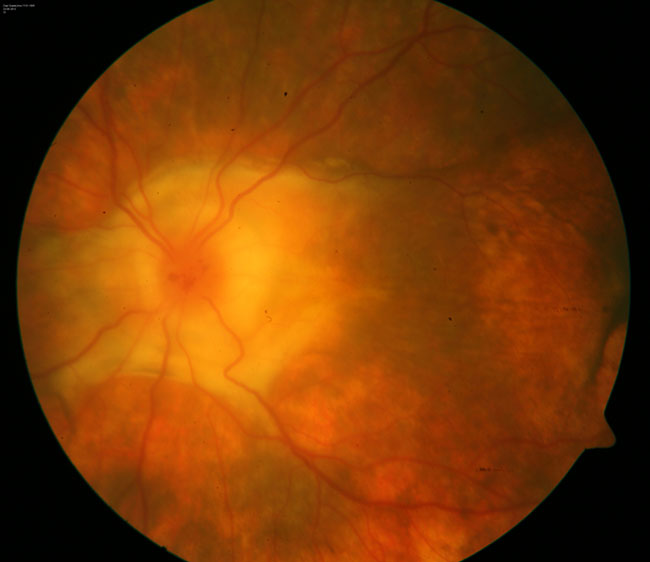
Imagen del segmento posterior de una enfermedad de Vogt-Koyanagi-Harada inactiva con importantes secuelas a este nivel. Fuente: archivo fotográfico del Departamento de Enfermedades Inflamatorias Oculares, Hospital de Nuestra Señora de la Luz.
El tratamiento de las uveítis mediadas inmunológicamente se basa en inmunosupresores esteroides y no esteroides así como, en algunos casos, terapia biológica. Actualmente, el tratamiento específico es determinado por la severidad y localización anatómica de la uveítis más que por su etiología, y fue mencionado previamente en cada subtipo anatómico de uveítis.7
El tratamiento en los casos de uveítis de origen infeccioso debe ser el de la infección de base y en ocasiones, uso de corticoesteroides para el componente inflamatorio de la misma.
Los principales objetivos del tratamiento son:7,11
A pesar de ser enfermedades raras en la población, las uveítis son una causa importante de baja visual y ceguera. Por ello, su diagnóstico y tratamiento oportuno son fundamentales para evitarlo. Por otro lado, en muchas ocasiones estas enfermedades son la primera manifestación de una enfermedad sistémica o un marcador de actividad sistémica de la misma.
Finalmente, el conocer este tipo de entidades es muy importante y representa un reto para los profesionales de la salud, quienes deben estar alerta a las posibles presentaciones para poder preservar la visión y la calidad de vida de los pacientes.