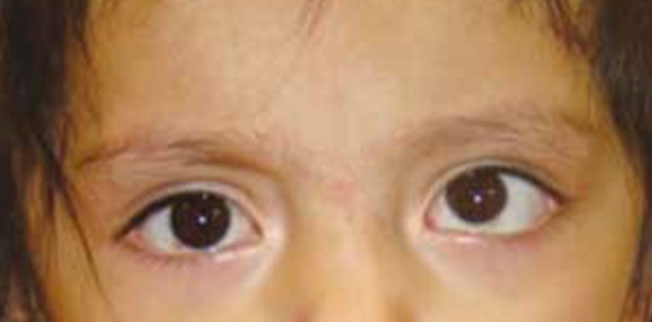
Figura 39
Endotropía congénita.
Coordinador: Dr. Jaime Lozano Alcázar
Estrabismo
Dra. Katia Calderón Soto
Estrabismo es toda aquella desviación de los ojos, hacia cualquier dirección (adentro, afuera, arriba o abajo), de uno o de ambos ojos, que conduzca a la pérdida de la alineación ocular y que impida el enfoque binocular.
A una desviación ocular constante se le denomina Tropia. Si la desviación es latente y sólo se manifiesta bajo ciertas circunstancias se le llama Foria. La desviación constante hacia adentro es Endotropía, hacia afuera es Exotropía, hacia arriba es Hipertropía y/o hacia abajo es Hipotropía. Si los ojos están alineados y no existe desviación se le denomina Ortoposición.
Los estrabismos pueden ser congénitos o adquiridos.
Dentro de las causas de estrabismo adquirido se encuentran los defectos refractivos, los traumas oculares, el mal control de la diabetes mellitus, la hipertensión arterial, alteraciones de las hormonas tiroideas, la miopía alta, la miastenia grave, los tumores del sistema nervioso central (SNC), etcétera.
El periodo crítico del desarrollo visual en los niños abarca los primeros 6 meses de vida. Para que el desarrollo visual sea normal e igual en ambos ojos, éstos deben estar sanos y alineados.
Hasta el 90% de los recién nacidos sanos pueden presentar algún tipo de desviación, más a menudo hacia afuera (exodesviación). Dentro de las características de estas desviaciones es que son de ángulo variable y suelen desaparecer espontáneamente antes de los 6 meses de edad. Desviaciones de gran magnitud, constantes y monoculares antes de los 6 meses, suelen no resolverse y no es necesario esperar para iniciar tratamiento, ante la duda deben ser valoradas por el oftalmólogo en el momento en que sean identificadas. Después de los 6 meses todas las desviaciones requieren valoración y tratamiento.
El riesgo para el desarrollo visual por un estrabismo congénito es la ambliopía estrábica, la cual es causada por la inadecuada estimulación visual del ojo en desviación; se asocia a estrabismos monoculares de inicio temprano. Se define como la diferencia de más de dos líneas de visión entre un ojo y el otro. La ambliopía estrábica suele ser profunda y de difícil tratamiento, el pronóstico es reservado y es dependiente de la edad. Después de los 8 años de edad las posibilidades de lograr mejoría visual son muy pocas.
En los estrabismos congénitos, además de la desviación evidente y la presencia o no de ambliopía estrábica, los pacientes carecerán de estereopsis o sentido de percepción de profundidad, a excepción de la exotropía intermitente que es el único estrabismo con un adecuado desarrollo sensorial.
Si el estrabismo es adquirido, el paciente refiere, en la mayoría de los casos, visión doble o diplopía, que será horizontal o vertical según sea la dirección de la desviación.
La endotropía o estrabismo convergente es aquella en que los ojos se desvían hacia adentro. Puede ser congénita, acomodativa o parcialmente acomodativa.
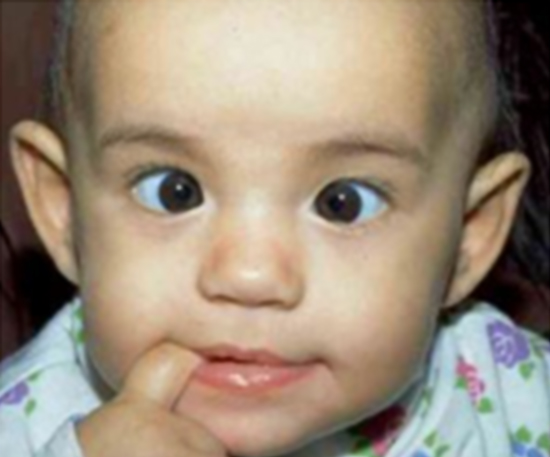
La endotropía congénita es aquella que se presenta antes del primer año de vida, el error refractivo suele no ser importante, no existe patología ocular o sistémica asociada, frecuentemente es causa de ambliopía estrábica. El tratamiento puede ser con toxina botulínica en niños pequeños o con cirugía en pacientes cooperadores (Figura 39).
Figura 39

Endotropía congénita.
La endotropía acomodativa es aquella que se presenta después de un año de edad, más a menudo entre los 3 y 4 años. En un inicio puede tener variabilidad angular. En la refracción ciclopléjica se encuentra una hipermetropía igual o mayor de +3.00 D. Como la respuesta al uso de anteojos con la corrección óptica completa es buena, el tratamiento es sólo con el uso constante de la misma (Figura 40).
Figura 40
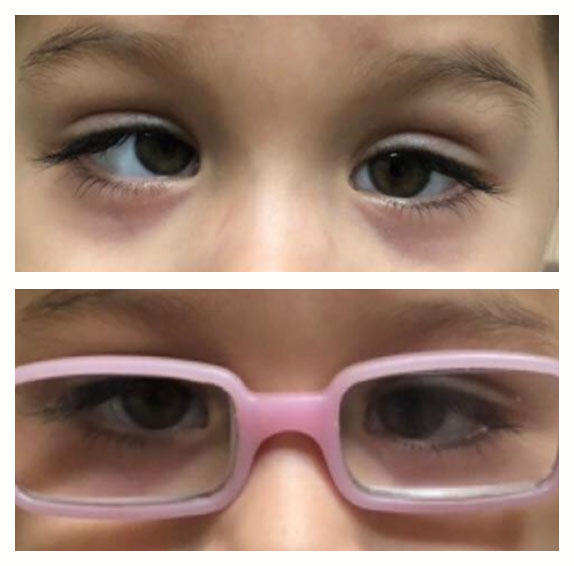
Endotropía acomodativa.
La endotropía parcialmente acomodativa es aquella que en la refracción ciclopléjica se encuentra una hipermetropía igual o mayor de +3.00 D, pero la respuesta al uso de anteojos es sólo parcial; esto significa que al utilizarlos corrigen poco o nada de la desviación y/o dejan una desviación residual importante. Para el tratamiento de la endotropía parcialmente acomodativa, además de lentes con su corrección óptica completa, se requerirá de cirugía (Figura 41).
Figura 41
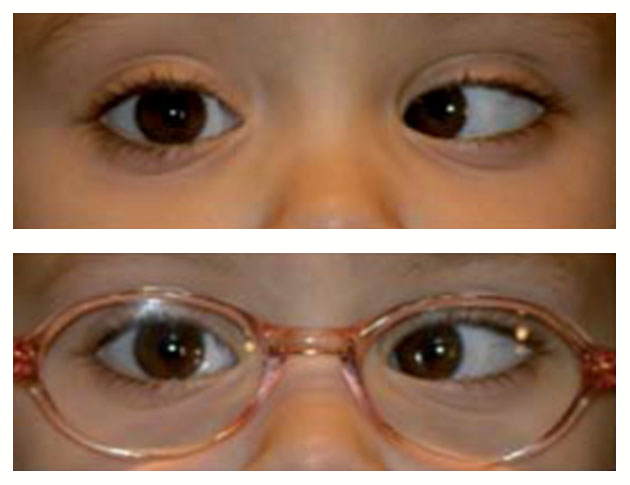
Endotropía parcialmente acomodativa.
La exotropía o desviación divergente puede ser constante o intermitente.
La exotropía intermitente es la más frecuente. Suele iniciar en niños entre los 3 y 5 años de edad, pero es relativamente frecuente verla en niños más pequeños. Suele alternar periodos de exodesviación (tropía) con largos periodos en los que mantienen la desviación en fase latente (foria), los ojos se ven alineados. La desviación se hace notoria cuando el paciente está enfermo, cansado o distraído. La mayoría de los pacientes con exotropía intermitente son emétropes o tienen un defecto refractivo poco importante. La indicación de dar tratamiento es la frecuencia de los periodos de desviación que presentan. El tratamiento más efectivo es la cirugía. Se ha utilizado toxina botulínica en niños pequeños, con la intención de cuidar el estado sensorial posoperatorio del paciente, pero la tasa de recidiva es alta (Figura 42).
Figura 42
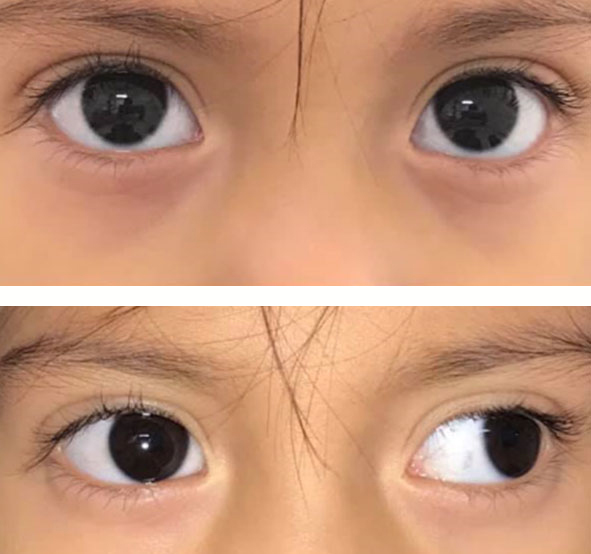
Exotropía intermitente.
La exotropía constante es menos frecuente, tiene alto riesgo de ambliopía estrábica. Siempre hay que descartar que no exista una patología ocular asociada. El tratamiento es quirúrgico (Figura 43).
Figura 43
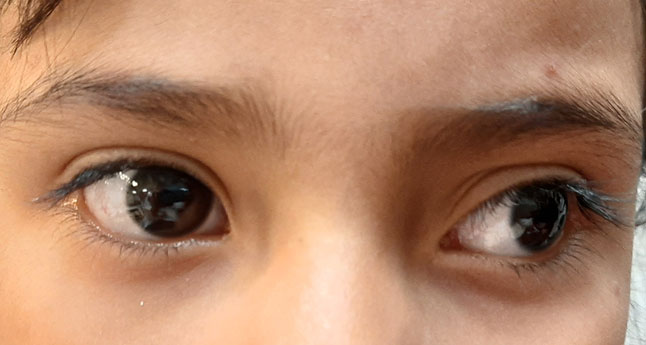
Exotropia constante.
Los nervios involucrados en los movimientos oculares son III, IV y VI nervios craneales. La afectación parcial o total de estos nervios ocasionarán disfunción de los músculos que dependen de su inervación, ocasionando lo que conocemos como estrabismo paralítico. Pueden ser congénitos o adquiridos, siendo los adquiridos los más frecuentes, y la etiología vascular (diabetes mellitus e hipertensión arterial) la más común. Entre otras causas están los procesos infecciosos, los tumores intraorbitarios o intracraneales y los traumatismos, orbitarios o craneoencefálicos. Siempre es prioritario determinar la causa y suele ser necesario en algunos casos realizar estudios de imagen de cráneo y/u órbita, y si se considera necesario se solicita valoración por Neurología.
Pueden afectarse a nivel nuclear, fascicular, troncular o a nivel orbitario. Pueden ser uni- o bilaterales.
El III nervio craneal inerva a: músculo elevador del párpado, músculo constrictor de la pupila, músculo ciliar, recto medial, recto superior, recto inferior, oblicuo inferior. Si están afectados los siete músculos se denomina Parálisis completa, y de no ser así se denomina Parálisis incompleta.
El paciente suele presentarse con ptosis de párpado superior, de severidad variable, y exotropía importante, es frecuente no encontrar desviación vertical si la afectación de recto superior y recto inferior es de la misma magnitud. Mientras el paciente presenta ptosis, no tendrá diplopía (Figuras 44 y 45).
Figura 44
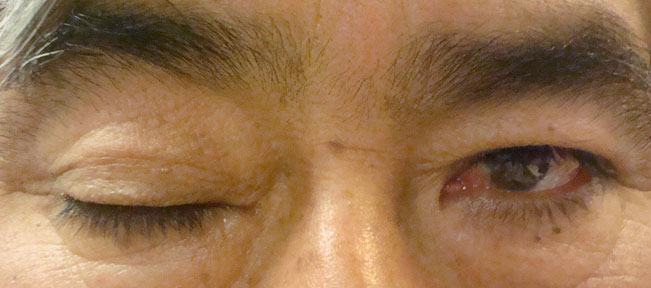
Parálisis de III nervio craneal OD.
Figura 45
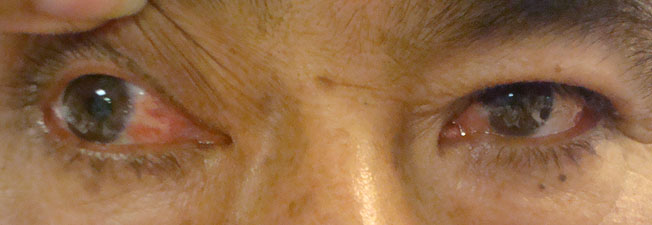
Parálisis de III nervio craneal OD.
Es controvertido el uso de complejo B, pero suele ser el tratamiento de primera línea. Parche oclusor si existe diplopía. Suele aplicarse toxina botulínica para la desviación si después de 4–6 semanas no ha habido mejoría o ha sido muy escasa. En casos donde después de 6 meses no hay mejoría, el tratamiento es quirúrgico.
En los casos congénitos el tratamiento es quirúrgico. En primera instancia se corrige el estrabismo, y en un segundo tiempo la ptosis.
El IV nervio craneal inerva al oblicuo superior.
El paciente suele presentarse con hipertropía del ojo afectado, por hiperfunción del músculo antagonista que es el oblicuo inferior. Si es adquirido, el paciente referirá diplopía vertical. Suele encontrarse inclinación de la cabeza hacia el lado contrario del ojo afectado para compensar la hipertropía y mejorar por lo tanto la diplopía; la desviación aumenta cuando la cabeza se inclina hacia el lado del ojo afectado (Figura 46).
Figura 46
Parálisis de IV nervio craneal OI.
El tratamiento suele iniciarse con complejo B. De no haber mejoría se puede aplicar toxina botulínica en el oblicuo inferior del ojo afectado. Para desviaciones importantes o de larga evolución el tratamiento es quirúrgico.
En casos congénitos el tratamiento siempre es quirúrgico.
El VI nervio craneal inerva al recto lateral.
Se encuentra al paciente con endotropía y limitación de abducción. Si es adquirido, presentará diplopía horizontal (Figuras 47 y 48).
Figura 47
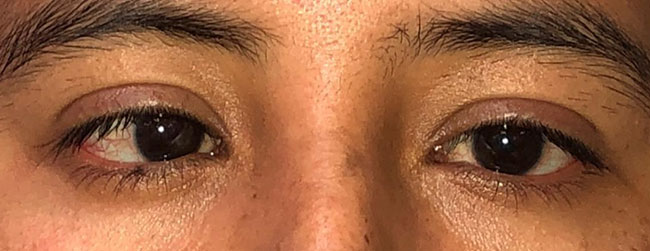
Parálisis de VI nervio craneal OD.
Figura 48
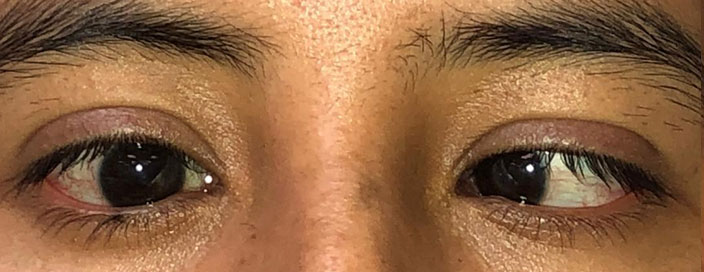
Limitación abducción de OD (parálisis de VI nervio craneal).
La toxina botulínica se aplica en uno o en ambos rectos mediales.
De no existir mejoría el tratamiento será quirúrgico.