Figura 1
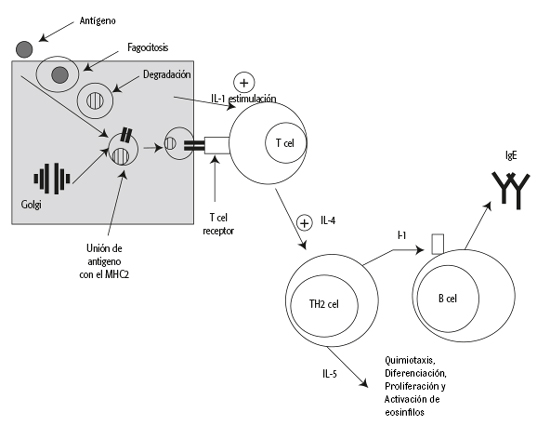
Mecanismo fisiopatogénico de la respuesta alérgica.
Dr. Antonio Soda Merhy
RINOSINUSITIS ALÉRGICA
Es la inflamación de la mucosa nasal y de los senos paranasales, secundaria a una reacción inmunológica entre uno o más alérgenos (moléculas proteínicas) y los anticuerpos, generada por la migración y diferenciación celular, liberación de moléculas inflamatorias y la generación de anticuerpos. Afecta 5 a 30% de la población; 40% de los enfermos con rinitis alérgica cursan con asma de manera concomitante. Su diagnóstico se realiza mediante la clínica (prurito nasal, estornudos en salva, congestión nasal, rinorrea hialina, prurito ocular, prurito de paladar y oídos), reacciones dérmicas y reacciones in vitro.
La rinitis alérgica se clasifica de acuerdo con su duración y gravedad en:
Se consideran factores de riesgo para el desarrollo de la rinitis alérgica: exposición al humo de tabaco en los primeros años de vida, exposición a alérgenos caseros (polvo, animales caseros), IgE sérica mayor de 100 UI/mL antes de los seis años de edad, historia familiar de alergia.
La reacción de hipersensibilidad tipo I (Gell, Coombs y Lachman, Cuadro 1) es el mecanismo que genera dicha respuesta, misma que produce la liberación de histamina, leucotrienos, factor quimiotáctico eosinofílico de la anafilaxia; éstos, a su vez, generan aumento de la permeabilidad vascular, edema, vasodilatación y broncoconstricción.
| Cuadro 1. Reacciones de hipersensibilidad (Gell, Coombs y Lachman) | |||
| TIPO I Inmediata (anafiláctica) |
TIPO II Citotóxica |
TIPO III Complejos inmunes |
TIPO IV Tardía |
| Mediada por respuesta antígeno-anticuerpo del tipo E con respuesta inmediata con liberación de mediadores por células cebadas | La célula es rodeada por antígenos y se le adhieren los anticuerpos (tipos G, M), así como se agrega, además, el efecto de las moléculas del complemento para destruir al antígeno agresor | Se encuentra unión de antígenos con anticuerpos A y M, los cuales circulan por los vasos sanguíneos, que tienden a adherirse a la pared del vaso y se agregan además moléculas del complemento, que da como resultado destrucción de la pared del vaso | Por células que están agrediendo a la célula y neutralizada por la acción de los mediadores químicos de los linfocitos T; en esta reacción no interfieren los anticuerpos o inmunoglobulinas |
Mediada por respuesta antígeno-anticuerpo del tipo E con respuesta inmediata con liberación de mediadores por células cebadas. La célula es rodeada por antígenos y se le adhieren los anticuerpos (tipo G, M), así como se agrega, además, el efecto de las moléculas del complemento para destruir al antígeno agresor. Se encuentra unión de antígenos con anticuerpos A y M, los cuales circulan por los vasos sanguíneos, que tienden a adherirse a la pared del vaso y se agregan además moléculas del complemento, que da como resultado destrucción de la pared del vaso por células que están agrediendo a la célula y neutralizada por la acción de los mediadores químicos de los linfocitos T; en esta reacción no interfieren los anticuerpos o inmunoglobulinas.
Los anticuerpos, al ser fagocitados por las células presentadoras de antígenos, son degradados en el interior de la célula para posteriormente unirse al MHC II (complejo principal de histocompatibilidad) y estimulan a los linfocitos T mediante IL-1 e IL-4, generando la producción de anticuerpos; por otro lado, los linfocitos TH2 estimulados por IL-5 producen la quimiotaxis, diferenciación, y activación de eosinófilos (Figura 1).
Figura 1

Mecanismo fisiopatogénico de la respuesta alérgica.
Los síntomas característicos de esta entidad son: estornudos en salva, prurito nasal, ocular y palatino, congestión nasal, rinorrea hialina e irritación conjuntival. A la exploración física se observa hipertrofia de cornetes, mucosa pálida, rinorrea hialina y puentes de moco hialino. Para realizar la confirmación del diagnóstico clínico se deben realizar pruebas cutáneas ("prick test"), pruebas intradérmicas (“end point”) y pruebas in vitro (RAST, FAST).
La citología de secreción nasal es un conteo de eosinófilos en el moco nasal: se cuantifica por porcentaje y se considera sólo sugestiva de alergia cuando se encuentra por arriba de 5%.
Las "prick test" se realizan con lancetas plásticas o metálicas generando una minidermoabrasión, posteriormente se aplica una gota de solución, 1:20 del alérgeno que se prueba, así como un control positivo con histamina y un control negativo con solución salina. Los alérgenos a probar serán los que resulten del interrogatorio y de la ecoalergenicidad del sitio donde vive el paciente. Se deben considerar patologías dermatológicas como el eccema y el dermografismo, ya que pueden resultar falsos positivos.
Las pruebas intradérmicas se realizan de una manera semejante al "prick test", la diferencia es que se prueban diferentes diluciones del alérgeno bajo análisis se consideran positivas si son de 7 mm o mayores estas pruebas son más exactas y se tiene mejor control de la respuesta.
Se define como la respuesta vascular a cambios o situaciones emocionales y/o estímulos irritativos de manera temporal. Es la condición que se manifiesta como la hiperreactividad de la mucosa nasal, siendo similar a la hiperreactividad de la mucosa bronquial en el asma, sin reacción alérgica demostrable in vivo ni in vitro.
Otro diagnóstico diferencial es la rinosinusitis eosinofílica crónica en donde se tiene una eosinofilia tisular > 10 células por campo y es una enfermedad con mayor gravedad y peor respuesta al tratamiento. Los procesos conocidos de este subtipo de rinosinusitis son la inflamación inducida por superantígeno, rinosinusitis micótica alérgica y la rinosinusitis eosinofílica exacerbada por la aspirina.
Pueden presentarse estornudos en salva, pero no por periodos prolongados, congestión nasal de rápida instauración con rinorrea hialina posterior constante, cuadro clínico con periodos asintomáticos intermitentes. Se presenta con mayor frecuencia en la tercera década de la vida y puede evolucionar a rinitis geriátrica. Son factores predisponentes de la aparición de los síntomas, los cambios súbitos de temperatura o de presión atmosférica, la exposición al frío, exposición a olores intensos como perfumes, aromas de cocina, desinfectantes, contaminación ambiental, solventes industriales y estrés emocional.
La respiración nasal de aire frío y seco produce aumento en la osmolaridad en la mucosa nasal. El cambio súbito de temperatura estimula las terminaciones nerviosas y sus receptores, incrementando la permeabilidad vascular para generar así la congestión, edema de la mucosa nasal y la producción excesiva de moco nasal; dicha respuesta también se desencadena con el consumo de alimentos tibios o calientes. El llanto y la excitación sexual pueden provocar un desequilibrio autonómico con hiperfunción del sistema parasimpático e hipofunción del simpático, lo cual genera cambios temporales en los tonos simpático y parasimpático, como la congestión nasal y la rinorrea.
Los esteroides tópicos y sistémicos estabilizan la integridad de las membranas de la mucosa. Los antihistamínicos detienen el efecto de la histamina que se libera por la estimulación física. Los vasoconstrictores mejoran la congestión nasal mediada por el mecanismo neurológico, pero no se deben utilizar por periodos prolongados, ya que pueden producir rinitis medicamentosa; la irrigación nasal con solución normotónica templada a la temperatura corporal remueve los irritantes y contaminantes de la superficie de las membranas mucosas, así que mejoran y disminuyen los síntomas.